
各型脑膜炎诊治面面观
来源:中国医学论坛报
2013.05.28
我要投稿
脑炎">病毒性脑炎(脑膜炎)的诊与治
病毒侵犯人脑可导致脑膜及脑实质的炎性反应,临床中统称为病毒性脑炎,该病病情轻重不等,轻者可自行缓解,危重者呈急进性加重,易造成不同程度神经系统后遗症,甚至导致死亡。免疫力正常人群中单纯疱疹病毒(HSV-1)、水痘 -带状疱疹
-带状疱疹 病毒(VZV)、EB 病毒(EBV)、腮腺炎病毒、麻疹病毒和肠道病毒感染
病毒(VZV)、EB 病毒(EBV)、腮腺炎病毒、麻疹病毒和肠道病毒感染 性脑炎较常见。
性脑炎较常见。
 -带状疱疹
-带状疱疹 病毒(VZV)、EB 病毒(EBV)、腮腺炎病毒、麻疹病毒和肠道病毒感染
病毒(VZV)、EB 病毒(EBV)、腮腺炎病毒、麻疹病毒和肠道病毒感染 性脑炎较常见。
性脑炎较常见。
病例简介
主诉 患儿男性,5岁4个月,发热
 6天,抽搐伴意识不清3天。
6天,抽搐伴意识不清3天。现病史 患儿6天前出现发热,最高达39.5 ℃,偶有咳嗽
 ,自服退热药。3天前出现抽搐,后昏睡,当地医院行脑脊液检查诊为脑炎,静脉滴注美洛西林
,自服退热药。3天前出现抽搐,后昏睡,当地医院行脑脊液检查诊为脑炎,静脉滴注美洛西林 钠舒巴坦
钠舒巴坦 钠、甘露醇
钠、甘露醇 等,仍发热,间断抽搐,遂来我院治疗。
等,仍发热,间断抽搐,遂来我院治疗。 辅助检查 血常规 示,白细胞计数3.55×109/L,中性粒细胞51.5%,血红蛋白
示,白细胞计数3.55×109/L,中性粒细胞51.5%,血红蛋白 115 g/L,血小板206×109/L,C反应蛋白<8 mg/L。脑脊液检查示,白细胞24×106/L,糖3.7 mmol/L,氯121.6 mmol/L,蛋白550 mg/L。头颅磁共振成像
115 g/L,血小板206×109/L,C反应蛋白<8 mg/L。脑脊液检查示,白细胞24×106/L,糖3.7 mmol/L,氯121.6 mmol/L,蛋白550 mg/L。头颅磁共振成像 (MRI)示,双侧颞叶脑水肿
(MRI)示,双侧颞叶脑水肿 ,以左侧为著。血及脑脊液单纯疱疹病毒(HSV-1)IgM检测阳性。
,以左侧为著。血及脑脊液单纯疱疹病毒(HSV-1)IgM检测阳性。
 示,白细胞计数3.55×109/L,中性粒细胞51.5%,血红蛋白
示,白细胞计数3.55×109/L,中性粒细胞51.5%,血红蛋白 115 g/L,血小板206×109/L,C反应蛋白<8 mg/L。脑脊液检查示,白细胞24×106/L,糖3.7 mmol/L,氯121.6 mmol/L,蛋白550 mg/L。头颅磁共振成像
115 g/L,血小板206×109/L,C反应蛋白<8 mg/L。脑脊液检查示,白细胞24×106/L,糖3.7 mmol/L,氯121.6 mmol/L,蛋白550 mg/L。头颅磁共振成像 (MRI)示,双侧颞叶脑水肿
(MRI)示,双侧颞叶脑水肿 ,以左侧为著。血及脑脊液单纯疱疹病毒(HSV-1)IgM检测阳性。
,以左侧为著。血及脑脊液单纯疱疹病毒(HSV-1)IgM检测阳性。诊治经过 静脉滴注阿昔洛韦
 抗病毒,甘露醇、甘油
抗病毒,甘露醇、甘油 果糖
果糖 降颅压,苯巴比妥
降颅压,苯巴比妥 、地西泮
、地西泮 等止惊。入院第2天给予人血丙种球蛋白400 mg/(kg·d),静脉点滴5天,甲泼尼龙
等止惊。入院第2天给予人血丙种球蛋白400 mg/(kg·d),静脉点滴5天,甲泼尼龙 琥珀酸钠2 mg/(kg·d)减轻脑水肿。经治疗患儿体温恢复正常,病情好转。入院第20天,头颅MRI示,双侧颞叶脑水肿消失,左侧颞叶局部软化,予出院,嘱院外康复训练、高压氧治疗。
琥珀酸钠2 mg/(kg·d)减轻脑水肿。经治疗患儿体温恢复正常,病情好转。入院第20天,头颅MRI示,双侧颞叶脑水肿消失,左侧颞叶局部软化,予出院,嘱院外康复训练、高压氧治疗。临床表现
病毒性脑炎常急性起病,可有上呼吸道及胃肠道感染的前驱表现。病变以脑膜炎为主者,表现为头痛
 、呕吐明显,精神意识障碍
、呕吐明显,精神意识障碍 较轻,颈项强直
较轻,颈项强直 及脑膜刺激征
及脑膜刺激征 阳性,但无局限性神经系统病变的表现。病变以脑炎为主时可出现脑实质损害及颅内高压表现,首发症状多为不同程度发热、意识障碍,轻者表情淡漠、嗜睡,重者神志不轻、谵妄
阳性,但无局限性神经系统病变的表现。病变以脑炎为主时可出现脑实质损害及颅内高压表现,首发症状多为不同程度发热、意识障碍,轻者表情淡漠、嗜睡,重者神志不轻、谵妄 、昏迷。
、昏迷。辅助检查
脑脊液检查 脑脊液检查是诊断脑炎的主要部分,病毒性脑炎最典型的脑脊液改变是脑脊液细胞数增多以淋巴细胞为主,糖正常,蛋白升高。部分病毒性脑炎早期脑脊液白细胞增多,以中性粒细胞为主。
聚合酶链反应(PCR) 脑脊液PCR检查可作为病毒性脑炎的诊断方法之一。脑脊液HSV PCR阳性诊断HSV感染的敏感性是98%,特异性是94%。病程晚期,脑脊液特异性HSV抗体检测可作为PCR检测的补充。
影像学 脑炎患者均应进行头颅影像学检查,首选MRI检查。不同病毒性脑炎MRI表现亦不相同,MRI可能提供特定病原的诊断线索。颞叶和边缘系统异常见于HSV感染;VZV感染MRI常提示多灶性出血性梗塞和脱髓鞘病变等。
脑电图
 病毒性脑炎患者脑电图多异常,最常见的异常是广泛慢波出现。
病毒性脑炎患者脑电图多异常,最常见的异常是广泛慢波出现。其他诊断性检查 一般来说,脑脊液培养在病毒性脑炎患者价值有限,故不推荐作为常规检查手段。急性期和恢复期的血清检查对病原学诊断具有提示作用;胃肠道标本、呼吸道分泌物及皮肤疱疹液PCR对诊断具有一定帮助。
治疗
有潜在颅内压增高
 征象患者,如意识改变、视乳头水肿或脑水肿,须积极降颅压治疗,临床中常用糖皮质激素
征象患者,如意识改变、视乳头水肿或脑水肿,须积极降颅压治疗,临床中常用糖皮质激素 治疗颅内压增高患者的脑水肿。发生抽搐时,须积极应用药物控制。退热、供给足量能量和营养、保持水和电解质平衡等亦不容忽视。
治疗颅内压增高患者的脑水肿。发生抽搐时,须积极应用药物控制。退热、供给足量能量和营养、保持水和电解质平衡等亦不容忽视。除阿昔洛韦治疗HSV感染患者外,少有随机对照试验获得抗病毒或免疫调节治疗病毒性脑炎的有效性研究。目前临床上常用利巴韦林
 治疗肠道病毒感染。病毒性脑炎患者可能出现低血压或心律失常,故须密切观察血压和心电图
治疗肠道病毒感染。病毒性脑炎患者可能出现低血压或心律失常,故须密切观察血压和心电图 。重症患者可应用丙种球蛋白调节免疫、中和病毒抗原。后期可给予胞二磷胆碱、脑活素等促进脑细胞代谢和恢复脑功能,有神经系统后遗症者须及时进行康复治疗。
。重症患者可应用丙种球蛋白调节免疫、中和病毒抗原。后期可给予胞二磷胆碱、脑活素等促进脑细胞代谢和恢复脑功能,有神经系统后遗症者须及时进行康复治疗。隐球菌性脑膜炎的诊与治
隐球菌性脑膜炎(隐脑)是由隐球菌属中某些种或变种侵犯中枢神经系统引起的一种深部真菌病,为中枢神经系统最常见的真菌感染。隐脑常为机会性感染,是人类免疫缺陷病毒(HIV)感染后中枢神经系统重要并发症之一。过去30年里,由于广谱抗菌药、糖皮质激素及化学治疗药物的广泛应用,使隐脑的发病率显著增加,且该病的死亡率及致残率均较高。
病例简介
主诉 患儿女性,3岁9个月,进行性头痛22天,抽搐1次。
现病史 患儿22天前出现头痛、喷射性呕吐,当地医院给予头孢替安
 静脉滴注6天,未见好转。头痛、呕吐进行性加重,市医院予以阿奇霉素
静脉滴注6天,未见好转。头痛、呕吐进行性加重,市医院予以阿奇霉素 、甘露醇治疗9天,头痛稍好转。6天前发生抽搐1次,经脑脊液检查诊断为隐球菌脑膜炎,予伊曲康唑
、甘露醇治疗9天,头痛稍好转。6天前发生抽搐1次,经脑脊液检查诊断为隐球菌脑膜炎,予伊曲康唑 口服,效果不佳,遂来我院就诊。
口服,效果不佳,遂来我院就诊。个人史 既往体健,家中养有大量家禽(鸡)。
辅助检查 血常规示,白细胞13.13×109/L,中性粒细胞比例70.3%,血红蛋白116 g/L, 血小板280×109/L,C反应蛋白6 mg/L。脑脊液检查示,白细胞数
 40×106/L,氯119 mmol/L,糖3.4 mmol/L,蛋白220 mg/L,脑脊液墨汁染色发现隐球菌,新型隐球菌呈阳性。脑脊液及血隐球菌抗原滴度均为1:1024。头颅MRI示,胼胝体压部异常信号,双侧枕、顶、额叶及小脑半球软脑膜及蛛网膜异常强化。
40×106/L,氯119 mmol/L,糖3.4 mmol/L,蛋白220 mg/L,脑脊液墨汁染色发现隐球菌,新型隐球菌呈阳性。脑脊液及血隐球菌抗原滴度均为1:1024。头颅MRI示,胼胝体压部异常信号,双侧枕、顶、额叶及小脑半球软脑膜及蛛网膜异常强化。临床表现
隐球菌性脑膜炎(隐脑)多呈亚急性或慢性起病,首发症状常为间歇性头痛、恶心及呕吐,伴低热、周身不适、精神不振等非特异性症状。随病情发展,颅高压症状进行性加重,头痛加重,转为持续性精神异常、躁动不安,甚至出现不同程度意识障碍。部分患者可有颅神经受损,以视神经损伤最常见,表现为视力
 丧失,其次为第Ⅷ、Ⅲ、Ⅶ、Ⅵ颅神经受累,部分患者可有偏瘫、抽搐、失语等局灶性脑实质损害表现。体格检查可发现视乳头水肿,脑膜刺激征亦较常见。
丧失,其次为第Ⅷ、Ⅲ、Ⅶ、Ⅵ颅神经受累,部分患者可有偏瘫、抽搐、失语等局灶性脑实质损害表现。体格检查可发现视乳头水肿,脑膜刺激征亦较常见。辅助检查
脑脊液检查 隐脑患者脑脊液(CSF)检查可呈现典型的“三高一低”,即压力增高、细胞数增高、蛋白含量增高及糖含量降低。白细胞常增高,多在(10~500)×106/L左右,分类常以淋巴细胞为主,少数以中性为主,免疫抑制者细胞数也可正常。蛋白含量增高(>2 g/L),含量更高则提示有蛛网膜下腔梗阻的可能。糖含量降低(150~350 mg/L),严重者糖含量甚至更低。一般而言,隐脑颅内压增高与糖含量降低较其他中枢神经系统感染更为明显。
影像学检查 隐脑患者头颅CT缺乏特异性,40%~50%可显示正常,其阳性率与病程的不同阶段有关,病程越长阳性率越高。CT阳性者可见脑室扩大、脑积水、脑膜强化及脑实质内不规则大片状、斑片状或粟粒状低密度影,少数可见小梗死灶或出血灶。
头颅MRI可表现为脑实质内呈T1低信号、T2高信号的圆形或类圆形肿块、血管周围间隙扩大,部分呈多发粟粒状结节样改变。
病原学检查 脑脊液隐球菌培养阳性是诊断隐球菌性脑膜炎的金标准,但阳性率低,须反复进行。隐球菌有宽厚的多糖荚膜,不易被普通染色方法着色,须墨汁染色。镜下可见酵母样细胞,形圆、壁厚、围以宽厚荚膜。该方法简单、有效,临床中宜作为脑脊液常规检查项目。
乳胶凝集试验可检测感染早期血清或脑脊液中隐球菌多糖荚膜抗原成分,此法较墨汁染色具有更高敏感性,脑脊液检测阳性率可高达99%,且其滴度与感染程度多呈正比。
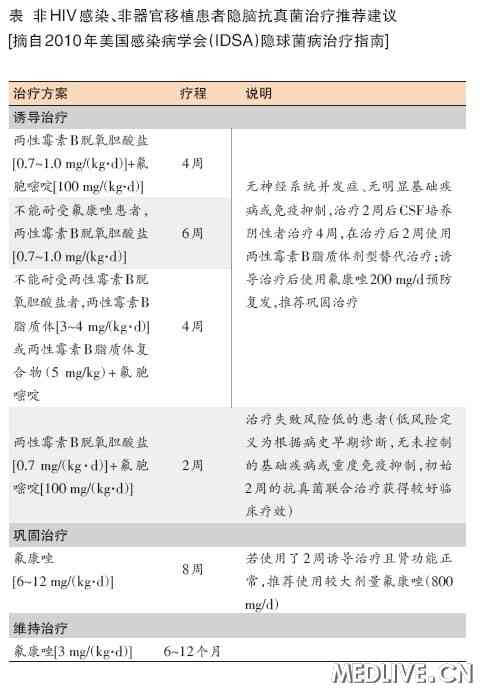
治疗
原则上隐脑一旦确诊后,应立即开始有效的抗真菌治疗,同时积极处理颅高压及其他合并症。治疗目标包括消除或减轻临床症状,如发热、头痛、精神症状、脑膜刺激征、颅高压及脑神经异常;治愈感染,清除脑脊液中隐球菌;预防神经系统后遗症,如脑神经瘫痪、听力丧失和失明。
隐脑病情一般较重,加强营养支持、维持水和电解质平衡、注意口腔和皮肤等护理、防止褥疮、肺炎及泌尿系感染对隐脑患者转归亦尤为重要。颅内高压是隐脑最严重的并发症之一,亦是早期死亡及远期致残的主要原因。脱水药物或外科手段(如腰椎穿刺间断释放脑脊液、侧脑室引流或脑室腹腔分流术等)控制颅内高压可为抗真菌治疗赢得宝贵的时间。
结核性脑膜炎的诊与治
结核性脑膜炎(结脑)是结核分枝杆菌引起的中枢神经系统感染,可以是全身结核性疾病的部分表现,亦可单独发生。该病在任何年龄阶段均可发生,儿童多见,近年来我国发病率呈上升趋势。有研究显示,卡介苗接种对于预防粟粒性结核和结脑效果较明显,但有学者指出由于目前接种卡介苗失败率增加、真皮内接种范围较小及卡介苗失效后复种人数较少等原因,可能导致结脑发病危险性增加。此外,随着人类免疫缺陷病毒(HIV)感染的全球流行,艾滋病 患者发生中枢系统结核病的危险性显著增加。
患者发生中枢系统结核病的危险性显著增加。
 患者发生中枢系统结核病的危险性显著增加。
患者发生中枢系统结核病的危险性显著增加。
病例简介
患儿男性,5岁10个月,间断发热12天,抽搐1次。
现病史 患儿12天前出现发热,最高达38 ℃,当地医院给予头孢类抗菌药(具体不详)静脉滴注7天后,仍有低热,逐渐出现精神差、懒动。3天前抽搐1次,后出现嗜睡。当地医院脑脊液检查怀疑中枢系统感染,给予美罗培南
 静脉滴注,病情无好转,遂来我院就诊。
静脉滴注,病情无好转,遂来我院就诊。个人史和家族史 祖父有长期咳嗽史,患儿未接种卡介苗。
辅助检查 血常规示,白细胞16.27×109/L, 中性粒细胞60%,血红蛋白115g/L, 血小板267×109/L,C反应蛋白20 mg/L。脑脊液检查示,白细胞400×106/L,单核60%,多核40%,糖1.2 mmol/L,氯112 mmol/L,蛋白 2420 mg/L。结核菌素试验(PPD)呈强阳性。胸部CT示,纵隔淋巴结肿大,伴部分钙化,双肺未见明显异常。头颅MRI示,双侧脑室轻度扩张。
诊治经过 入院后因不能排除细菌感染,故给予头孢吡肟
 抗感染、甘露醇降颅压治疗。进一步完善相关检查,入院后第3天确诊为结核性脑膜炎,停头孢吡肟,给予异烟肼
抗感染、甘露醇降颅压治疗。进一步完善相关检查,入院后第3天确诊为结核性脑膜炎,停头孢吡肟,给予异烟肼 、利福平
、利福平 、吡嗪酰胺
、吡嗪酰胺 、乙胺丁醇
、乙胺丁醇 抗结核治疗,甲泼尼龙琥珀酸钠1.5~2 mg/(kg·d),静脉滴注,抑制炎症反应。经治疗,患儿体温恢复正常,精神好转,住院3周后病情平稳,给予出院,嘱出院后继续口服抗结核药治疗。
抗结核治疗,甲泼尼龙琥珀酸钠1.5~2 mg/(kg·d),静脉滴注,抑制炎症反应。经治疗,患儿体温恢复正常,精神好转,住院3周后病情平稳,给予出院,嘱出院后继续口服抗结核药治疗。、
临床表现
临床表现
50%结脑患儿有结核病史,脑外结核病对结脑亦具有诊断价值。42%~70%结脑患儿家庭成员中有结核病接触史,故密切结核接触史有助于诊断。
结脑早期非特异症状包括全身不适、食欲下降、发热、肌痛、头痛等。有研究显示,小儿结脑中最常见的临床表现为发热、呕吐及食欲减退。一般在发病2周可出现脑膜炎表现,出现持续头痛、恶心、呕吐、颈项强直等,重者可有意识障碍、昏迷、抽搐等。其他不典型表现还包括惊厥或斜视、面瘫等。
查体常有颈项抵抗、脑膜刺激征阳性,有时可见斜视、面瘫或肢体瘫痪等神经系统定位体征。
辅助检查
脑脊液检查 典型结脑的CSF外观清亮或毛玻璃状,静止12~24小时可有薄膜形成;CSF压力多增高,但若存在椎管阻塞,即使已发生脑积水,CSF压力亦可不升高。CSF白细胞(50~500)×106/L,少数可超过1000×106/L,蛋白明显升高,一般(0.45~3) g/L,椎管梗阻时可达10 g/L以上。
CSF发现结核杆菌是最可靠的诊断依据,但结脑患儿CSF结核分枝杆菌水平较低,故经涂片
 镜检常难以发现抗酸杆菌。而CSF培养结核杆菌对早期诊断意义不大。
镜检常难以发现抗酸杆菌。而CSF培养结核杆菌对早期诊断意义不大。影像学检查 结脑CT特征性表现是脑膜炎性渗出物累及脑膜表面和脑脊液间隙,甚至累及相关血管和神经,呈局部明显强化,表现为绒毛、斑片、团块和环行强化。
MRI主要表现为脑膜增厚、强化的脑膜炎症和伴有脑实质内结节的特殊信号改变,主要位于颅底。脑底池狭窄、闭塞及脑膜强化是结脑MRI特征性表现,可为早期诊断及治疗提供依据。
治疗
结脑最初的经验治疗应包括四联抗结核药物,常用的四联抗结核药物为异烟肼、利福平、吡嗪酰胺、乙胺丁醇或链霉素
 ,其中异烟肼为主要药物,整个疗程均须服用。疗程通常为1~1.5年,或在CSF正常后继续治疗不少于半年。
,其中异烟肼为主要药物,整个疗程均须服用。疗程通常为1~1.5年,或在CSF正常后继续治疗不少于半年。最初3个月强化治疗阶段可选用异烟肼、利福平、吡嗪酰胺和乙胺丁醇或链霉素,巩固阶段可使用异烟肼、利福平二联用药,总疗程须不少于12个月。
糖皮质激素可抑制炎性渗出、减轻中毒症状、有利于CSF循环。许多结脑患者在抗结核治疗的同时,辅助应用糖皮质激素治疗。但关于糖皮质激素的使用存在着争议,有学者认为其在降低脑膜炎性反应同时,可能会减少抗结核药进入CSF。目前推荐在抗结核治疗初期使用泼尼松龙
 [1.5~2 mg/(kg·d)],4~6周后逐渐减量。
[1.5~2 mg/(kg·d)],4~6周后逐渐减量。小儿结脑抗菌治疗过程中,脑积水的控制常是治疗首要问题,药物治疗可使用高渗液(如甘露醇)脱水、降颅压,或碳酸酐酶抑制剂(如醋碳酰胺)抑制脑室脉络丛CSF生成,但作用缓慢。此外,手术治疗,如侧脑室穿刺,常用于急性脑积水,其他降颅压措施无效,或怀疑有脑疝
 形成时。长期梗阻性脑积水患者可采用侧脑室外引流,炎症控制后采用脑室腹腔分流术。
形成时。长期梗阻性脑积水患者可采用侧脑室外引流,炎症控制后采用脑室腹腔分流术。
